1. Introduction
La place de l'imagerie dans la prise en charge de l'endométriose évolue par ses innovations techniques, mais avec toujours comme objectif de répondre aux enjeux diagnostiques notamment d'un diagnostic positif précoce mais également aux enjeux thérapeutiques pour décider au mieux d’une prise en charge personnalisé.
Chez toute patiente suspecte d’endométriose, l’échographie endovaginale et l’IRM pelvienne ont de bonnes performances diagnostiques et ainsi ont démontré leur pertinence pour le diagnostic des diverses localisations endométriosiques (1). Elle ne permet cependant pas toujours un diagnostic satisfaisant, en cas de petites lésions et surtout pour détecter l'endométriose superficielle, avec alors une stratégie diagnostique qui devrait mettre en jeu tout l'intérêt du test salivaire (2).
Compte tenu de son caractère polymorphe et de sa distribution multifocale, l'imagerie doit être conduite par des radiologues expérimentés, intégrés aux filières régionales dans le cadre de la stratégie nationale de lutte contre l'endométriose, pour assurer un diagnostic positif avec un bon niveau de certitude, sans tomber dans les pièges et faire des faux positifs; un diagnostic le plus précoce possible; et une cartographie exhaustive des lésions annexielles et profondes.
2. Endométriose pelvienne
2.1 Echographie pelvienne
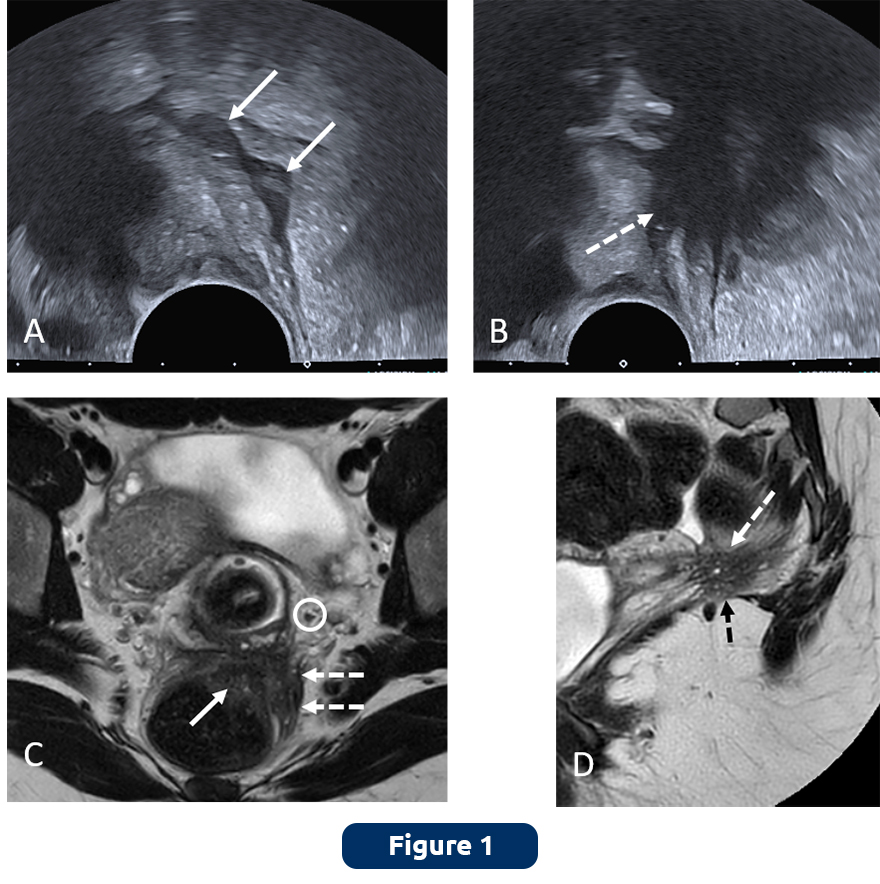
L’échographie pelvienne endovaginale est actuellement l’examen de première intention pour diagnostiquer des localisations ovariennes, les lésions rectales (Figure 1) ou vésicales et détecter ou suggérer des localisations endométriosiques profondes.
L'échoendoscopie rectale est actuellement plutôt utilisée, en fonction de l'habitude des centres, en 3e intention et réservée en cas de discordance entre les données de l'échographie et de l'IRM.
2.1.1 Réalisation
La réalisation de l’échographie endovaginale s'inscrit dans une démarche qualité tant sur le plan technique que sur le plan humain, alliant savoir-faire et savoir-être avec différentes chartes rédigées par la société d’imagerie de la femme (SIFEM) ou le Collège national des gynécologues et obstétriciens français (CNGOF).
La préparation rectale préalable n'est actuellement pas systématiquement recommandée de même que l'opacification rectale à l'eau (rectosonographie), étant plus favorablement proposée en 2e intention en cas de doute sur une atteinte du recto sigmoïde.
La réalisation d'une échographie rénale est obligatoire chez toutes les patientes présentant une endométriose profonde pour détecter une éventuelle urétérohydronéphrose associée.
En cas de symptôme évocateur, une sonde superficielle permet d'explorer la paroi abdominale ou les creux inguinaux.
2.1.2 Performances diagnostiques et limites
L’échographie endovaginale est une technique performante pour affirmer ou infirmer le diagnostic d’endométriome, notamment par un échographiste non-expert et avec l’utilisation du Doppler, tout en gardant en mémoire les diagnostics différentiels que sont le kyste fonctionnel hémorragique et le kyste dermoïde. Un aspect typique fera réaliser une IRM de caractérisation.
Concernant l'endométriose profonde, l'échographie est de bonne performance diagnostique pour l'atteinte rectale ou vésicale, sous réserve d'être réalisé par des opérateurs expérimenté, et peut manquer de sensibilité pour les atteintes des ligaments utérosacrés, les atteintes latérales notamment des paramètres et les localisations extrapelviennes.
La valeur ajoutée de l’échographie 3D pour le diagnostic de l’endométriose profonde n’est pas clairement établie.
2.2 IRM pelvienne
L'IRM est la technique de référence grâce à sa haute résolution en contraste et un champ d’exploration exhaustive permettant une analyse de tout le pelvis. Elle reste cependant de seconde intention (sauf en cas de virginité) après une échographie endovaginale initiale bien conduite, et sera alors proposée si l’échographie est négative ou difficile à réaliser. Il peut également être utile d'avoir recours à l'IRM lorsque l'échographie positive mais que certains symptômes restent inexpliqués, ou en cas de présentations inhabituelles endométriomes, avec un doute sur un diagnostic différentiel et surtout en cas de masse ovarienne indéterminée afin d'éliminer une transformation maligne. Plus systématiquement, l'IRM est considérée comme l’examen de référence en préopératoire.
L'émergence de l'échographie "fusionnée" avec l'IRM en temps réel lors de la réalisation de l'échographie est plutôt réalisée en seconde intention pour préciser certaines atteintes de façon complémentaire à l'IRM, en particulier le degré d’atteinte digestive postérieure pour mieux anticiper le geste réalisable (discoïde partiel versus complète ou résection segmentaire).
2.2.1 Protocole dédié
La réalisation de l'IRM à 1.5T ou 3T avec un protocole dédié est à considérer comme obligatoire, répondant aux exigences d'un diagnostic précis, avec également la possibilité de relire des examens par des radiologues référant notamment dans le cadre de réunions de concertation pluridisciplinaires.
Concernant la préparation de la patiente, il n'y a pas de recommandation par rapport au cycle menstruel. La réalisation d'un lavement rectal est recommandée pour assurer une meilleure analyse du recto sigmoïde. L'utilisation d'opacification vaginale reste optionnelle, et l'opacification rectale est plutôt à proposer en 2e intention en cas de doute sur une lésion du recto sigmoïde, notamment pour les radiologues moins expérimentés.
Le protocole d'examen doit comprendre des séquences 2D pondérées T2 au moins dans le plan sagittal et axial. Les séquences 3D pondérées T2 sont optionnelles mais de plus en plus réalisées du fait des améliorations techniques et permettent notamment une bonne analyse radioanatomique. Une exploration des reins est nécessaire, soit à l'occasion de la séquence axiale T2 soit avec des séquences axiale ou coronale T2 rapide. Les séquences T1 sans et avec suppression de la graisse sont également obligatoires et permettent la détection des anomalies hémorragiques avec la présence d’un hypersignal.
L'injection de produit de contraste gadolinés n'est absolument pas systématique, étant justement optionnelle et réservée en cas de suspicion de transformation maligne, de présentation d'endométriose atypique ou de la recherche d'un diagnostic différentiel de l'endométriose, ou en cas de doute sur certaines localisations d'endométriose profonde comme les atteintes de la paroi pelvienne.
2.2.2 Performances diagnostiques et limites
Les performances de l'IRM sont excellentes pour le diagnostic d'endométriose ovarienne, au moins égales aux données de la chirurgie, et permet également de description des implants (péri)ovariens corticaux millimétriques.
Concernant l'endométriose profonde IRM à une haute sensibilité mais peut manquer parfois de spécificité avec notamment des de faux positifs, lesquels concernent assez largement les ligaments utérosacrés (1). L'utilisation de critère de taille et probablement une source importante de faux positif, et le diagnostic peut être plus formel lorsque la lésion est nodulaire et/ou rétractile et ce d'autant qu'il existe un spot hémorragique. En cas de doute, il revient au radiologue de préciser le caractère pathologique incertain afin d'éviter tout faux positif préjudiciable à la prise en charge.
Sur la base d'un compte-rendu structuré, l'IRM reste l'examen de référence en préopératoire, pour une cartographie précise par compartiment et par structures atteintes à même de répondre aux enjeux chirurgicaux, en particulier lorsqu’il y a une atteinte latérale des paramètres ou de la paroi pelvienne (figure 1) (3). Il a également été publié dernièrement une classification radiologique de l'endométriose profonde (deep Pelvic Endometriosis Index-dPEI) qui permet assez simplement de prédire, en fonction du score et donc du degré de sévérité, le temps opératoire, le temps d'hospitalisation et les éventuelles complications post-opératoires (figure 1) (4).
Concernant l'endométriose superficielle, le diagnostic ne relève pas de l'imagerie, mais la présence d'implants hémorragiques péritonéaux en hypersignal T1 avec saturation de la graisse peuvent être détectés en particulier dans les zones de déclivité et sont bien corrélés avec la présence d'endométriose superficielle en chirurgie.
Enfin, l'IRM est un examen qui permet avec une bonne objectivité le suivi de lésion d'endométriose sous traitement. Après chirurgie, et en cas de récidive, l'IRM est difficile à interpréter, devant tenir compte des remaniements fibreux post-opératoires, mais reste la technique la plus adaptée pour objectiver une récidive.
3. L’endométriose extra pelvienne
L'endométriose est une pathologie de distribution péritonéale est suivie ainsi le flux péritonéal dans le sens horaire avec une dissémination extra pelvienne préférentielle du côté droit de l’abdomen.
Les lésions lésions digestives dite « droites » (iléales, caecale ou appendiculaire) sont d'exploration très limitée en IRM pelvienne encore plus en échographie, nécessitant alors une exploration dédiée de 2e intention avec opacification, avec le coloscanner avec lavement à l’eau ou l'entéro-IRM (5). L'entéro-IRM a l'avantage d'être un examen non irradiant, sans nécessité de canule intrarectale ni de purge digestive préalable, et permet une opacification systématique des dernières anses grêles.
Les implants endométriosiques hémorragiques de l'hypochondre droit diaphragmatiques et/ou périhépatiques peuvent être détectés avec une IRM diaphragmatique (6). Celle-ci peut notamment être réalisée dans le même temps que l'IRM pelvienne avec uniquement des séquences axiale et coronale T1 avec saturation de la graisse.
4. Conclusion
L’échographie endovaginale et l’IRM ont une place essentielle dans la prise en charge des femmes lorsqu’une endométriose est suspectée, à la fois à visée diagnostique mais également pour assurer une cartographie des lésions qui permet de mieux informer la patiente et d’aider à la prise de décision du traitement le plus adapté, ainsi que pour le suivi. Les limites et les avantages de chacune des techniques doivent être connues, et un compte-rendu radiologique structuré doit être proposé. Lorsque les localisations endométriosiques extrapelviennes sont suspectées, des techniques complémentaires comme l’entéro-IRM et l’IRM diaphragmatique peuvent être réalisées.
Références :
1. Condous G, Gerges B, Thomassin-Naggara I et al. Non-invasive imaging techniques for diagnosis of pelvic deep endometriosis and endometriosis classification systems: an International Consensus Statement.Hum Reprod Open. 2024 May 29;2024(3)
2. Spiers A, Roman H, Wasson M, et al. Clues to revising the conventional diagnostic algorithm for endometriosis. Int J Gynaecol Obstet. 2025 Jan;168(1):101-111.
3. Rousset P, Florin M, Bharwani N et al. Deep pelvic infiltrating endometriosis: MRI consensus lexicon and compartment-based approach from the ENDOVALIRM group. Diagn Interv Imaging 2023;104(3):95-112
4. Thomassin-Naggara I, Monroc M, Chauveau B et al. Multicenter External Validation of the Deep Pelvic Endometriosis Index Magnetic Resonance Imaging Score. JAMA Netw Open 2023;6(5):e2311686
5. Rousset P, Peyron N, Charlot M et al. Bowel endometriosis: preoperative diagnostic accuracy of 3.0-T MR enterography--initial results. Radiology. 2014;273(1):117–24.
6. Rousset P, Gregory J, Rousset-Jablonski C, et al. Diagnosis of diaphragmatic endometriosis with MR imaging. Eur radiol. 2016;26(11):3968-3977
Légende Figure 1 : Lésions d’endométriose pelvienne en échographie et IRM chez une patiente de 29 ans présentant des douleurs pelviennes chroniques invalidantes et des symptômes rectaux résistants aux traitements médicaux.
(A) Coupe sagittale d’échographie par voie endovaginale montrant une atteinte de la paroi antérieure du moyen rectum (flèches).
(B) Coupe d’échographie par voie endovaginale montrant la difficulté d’explorer l’atteinte latérorectale gauche avec une zone atténuante fibreuse (flèche brisée) en continuité avec l’atteinte vaginale, rectale et du ligament utérosacré.
(C) Coupe IRM axiale et coupe (D) sagittale pondérées T2 montrant l’atteinte de la paroi rectale (flèche) et l’atteinte latérorectale gauche infiltrant le paramètre médio et postérolatéral à hauteur du plexus hypogastrique inférieur (flèches brisées blanches), sans atteinte des racines sacrées ni de la paroi pelvienne latérale mais venant au contact du muscle releveur de l’anus (flèche brisée noire). A noter que l’uretère reste à distance dans son trajet paramétrial (cercle).
En IRM, le score dPEI était à 6, en faveur d’une atteinte d’endométriose profonde sévère. La chirurgie en double équipe -chirurgiens gynécologue et digestif- a duré 3h45, avec un temps d’hospitalisation de 6 jours et sans complications notamment sans dysfonction mictionnelle.



