Auteurs : Isabelle ENDERLE, Maela LE LOUS, Vincent LAVOUE, Jean LEVÊQUE
Revue de l’article : Ciavattani A, Clemante N, Tsiroglou D, Sopracordevole F, Matteo S . Delle Carpini G, Papiccio M, Cattani P : Follow up in women with biopsy diagnostic of cervical low-grade squamous intraepithelial lésion (LSIL) : how long should it be ?
Arch Gynaecol Obstet (2017) 295 :997-1003.
Les auteurs publient une étude rétrospective portant sur 51 patientes ayant présenté lors de leur grossesse des lésions de CIN diagnostiquées sur des biopsies sous colposcopie et ayant été suivi jusqu'en post partum [1]. Les taux de persistance progression et régression lésionnelles ont été analysés et comparés à ceux d'une population témoin non enceinte matchée suivie durant 3 mois (pas de différence notable entre les cas et les contrôles en terme d'âge (30 ans) d'intoxication tabagique et d'infection à HPV haut risque (la seule différence résidant dans la parité de 1.88 dans le groupe des femmes enceintes contre 1.03 chez les contrôles).
La répartition des lésions était : CIN1 (CIN de Bas Grade ou LSIL selon la nouvelle terminologie OMS) = 33.3%, CIN2 = 13.7% et CIN3 = 52.9% (CIN2 et 3 étant confondus selon l'OMS sous le terme HSIL ou CIN de Haut grade). Le terme moyen de découverte des lésions chez les femmes enceintes était de 15 ± 6.3 SA. La durée de suivi était de 36.4 semaines et 51.6 semaines chez les cas et les contrôles respectivement (pour les CIN3 : temps d'observation de 47.5 semaines et 20.4 semaines respectivement).
Les taux d'évolution des lésions sont présentés dans le tableau I. Chez les femmes enceintes, le taux d'évolution des lésions était directement lié au grade histologique : les lésions les plus sévères étaient les plus à même de persister (CIN1 = 11.8%, CIN2 = 14.3% et CIN3 = 63.0%), et les moins sévères de régresser (CIN1 = 82.4%, CIN2 = 71.4% et CIN3 = 37.0%) en notant qu'aucun cas de lésion invasive a été diagnostiqué.
Chez les patientes ayant eu un test virologique, les taux de clairance étaient de 26.7% [95%IC : 0.72 – 2.10] chez les femmes enceintes versus 38.9% [95%IC : 0.36-1.52] en l'absence de grossesse.
Discussion
Dans ce travail autrichien (i.e. compatible avec les standards français) on retient :
- une régression importante des lésions associée à un faible taux de progression (d'autant plus qu'elles sont de bas grade),
- ceci de manière significativement plus importante en comparaison des patientes non enceintes,
- et l'absence de progression vers des lésions invasives pour les CIN de haut grade.
Ces chiffres recoupent la littérature internationale avec pour les CIN de Haut Grade (CIN 2 & 3) des
taux de régression allant de 40 à 70%, de persistance de 27 à 53% et de progression de 0 à 13% [2-6].
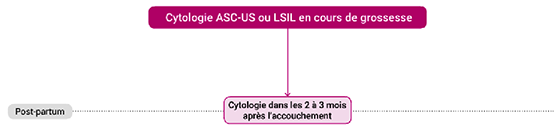
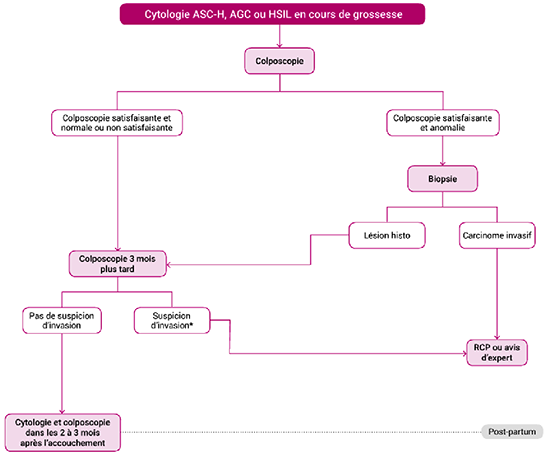
Rappelons que les nouvelles recommandations françaises [7] sont en parfaite harmonie avec ces résultats puisqu'elles conseillent (Figures 1 & 2) :
- un contrôle cytologique en post partum pour les lésions (cytologiques) de bas grade découvertes lors de la grossesse,
- un contrôle colposcopique (renouvelé 3 mois plus tard) lors de la grossesse devant une cytologie de haut grade avec un contrôle cytologique et colposcopique en post partum.
Références
[1] Mailath-Pokorny M, Schwameis R, Grimm C, Reinthaller A, Polterauer S. Natural history of cervical intraepithelial neoplasia in pregnancy: postpartum histo-pathologic outcome and review of the literature. BMC Pregnancy Childbirth. 2016;16:74.
[2] Coppolillo EF, HM DERV, Brizuela J, Eliseth MC, Barata A, Perazzi BE. High-grade cervical neoplasia during pregnancy: diagnosis, management and postpartum findings. Acta Obstet Gynecol Scand. 2013;92:293-7.
[3] Paraskevaidis E, Koliopoulos G, Kalantaridou S, Pappa L, Navrozoglou I, Zikopoulos K, et al. Management and evolution of cervical intraepithelial neoplasia during pregnancy and postpartum. Eur J Obstet Gynecol Reprod Biol. 2002;104:67-9.
[4] Serati M, Uccella S, Laterza RM, Salvatore S, Beretta P, Riva C, et al. Natural history of cervical intraepithelial neoplasia during pregnancy. Acta Obstet Gynecol Scand. 2008;87:1296-300.
[5] Vlahos G, Rodolakis A, Diakomanolis E, Stefanidis K, Haidopoulos D, Abela K, et al. Conservative management of cervical intraepithelial neoplasia (CIN(2-3)) in pregnant women. Gynecol Obstet Invest. 2002;54:78-81.
[6] Yost NP, Santoso JT, McIntire DD, Iliya FA. Postpartum regression rates of antepartum cervical intraepithelial neoplasia II and III lesions. Obstet Gynecol. 1999;93:359-62.
[7] Conduite à tenir devant une femme ayant une cytologie cervico-utérine anormale. http://www.e-cancer.fr 2017.
Tableau I. Evolution des lésions chez lez 51 patientes enceintes et non enceintes présentant des lésions histologiques pré-malignes diagnostiquées pendant la grossesse et suivies jusqu'en post partum [1].
|
|
Grossesse |
Pas de grossesse |
Odd Ratio |
|
Persistance |
20 (39.2%) |
30 (58.8%) |
0.45 * |
|
Progression |
2 (3.9%) |
5 (9.8) |
0.38 |
|
Régression |
29 (56.9%) |
16 (31.4%) |
2.88 * |
|
Rémission complète |
21 (41.2%) |
14 (27.5%) |
1.85 |
|
* donnée statistiquement significative |
|||
Figures 1 et 2. Les arbres décisionnels devant une cytologie cervicale utérine lors de la grossesse [7].