Le terme de lugol n'a aucune connotation clinique, c’est un nom propre qui revient à Monsieur Lugol–Jean Guillaume Auguste né en 1786 et médecins français de l'hôpital Saint-Louis. Il utilisera ce soluté dans l'exploration et le traitement de la tuberculose notamment.
C'est Monsieur Schiller en 1900, physicien autrichien, qui applique les propriétés de cette solution à l'étude des tumeurs utérines.
L'école française de colposcopie a exploité le test de Schiller pour mettre en évidence la maturation correcte ou non des cellules malpighiennes du col utérin qui se colorent en brun acajou lorsque la charge en glycogène est correcte, donc à l’inverse pour identifier les zones de transformation atypique. La SFCPCV a fait du test au Lugol le fleuron de l'exploration du col, et il semble louable aujourd'hui de restituer les lettres de noblesse de cet examen que, peut-être, les anglo-saxons qui ne l'utilisent guère nous contestent voire même nous jalousent.
1) Le lugol et les terminologies
C'est en 1983 à Paris que la Société française de colposcopie et pathologie cervico-vaginale (SFCPCV) édite sa terminologie ou classification concernant le col utérin, sa physiologie et sa pathologie.
Le test de Schiller est, dans cette terminologie, un élément essentiel pour affirmer le diagnostic des transformations atypiques (TAG1 et TAG2). Le couple acide acétique–Lugol permet d'établir des complexes ou tableaux coloscopiques serrant au plus près l'analyse physiopathologique du col utérin et c’est d’ailleurs dans les TAG1 qui sont par définition des zones immatures que l’utilisation du Lugol trouve toute sa pertinence.
Contrairement à la SFCPCV, la terminologie de l'IFCPC (Fédération internationale de pathologie cervico-vaginale et colposcopie) intègre peu le test au Lugol. On peut d’ailleurs constater dans sa dernière mouture mise au point à Rio de Janeiro en 2011 que le test de Schiller est un examen secondaire. Il ne sert pas à définir les grades 1 ou 2 de gravité contenus dans cette terminologie. Le couple acide acétique–Lugol n'existe pas. L’IFCPC effectue une description unitaire des signes pathologiques.
2) Le Lugol dans les bas grades
a) Les condylomes :
Une lésions condylomateuse est diagnosticable sans erreur lorsqu'elle associe 3 critères: papillaire, acidophile, et surtout iode inhomogène. Ce dernier caractère est fondamental pour distinguer le condylomes par rapport à bien d'autres types de lésions non inhomogènes y compris des TAG 2 qui, elles, sont constamment iode négatif (photos 1 et 2).
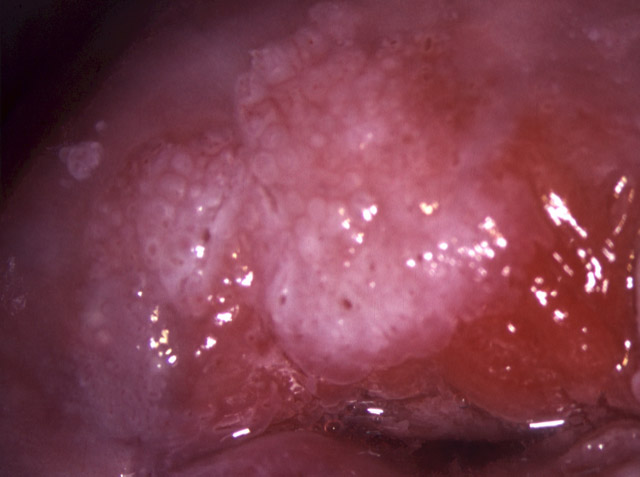
Photo 1 : Cet aspect laisse évoquer une TAG II
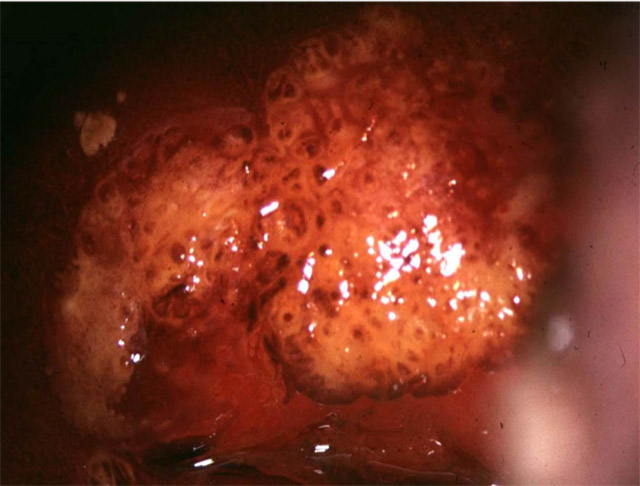
Photo 2 : Même col, au Lugol l’aspect devient celui d’un condylome
b) Les bas grades microscopiques :
Lors de la réparation de l'ectropion, la zone métaplasique peut prêter à confusion car elle est volontiers acidophile lorsqu'elle est immature. Parallèlement, cette zone de métaplasie cherche à «réparer» donc à se charger en glycogène et prendre ainsi un aspect inhomogène. Mais comme elle représente aussi une porte d’entrée facilité pour HPV, l’inhomogénéïté peut être en rapport avec la présence du virus (photo 3).
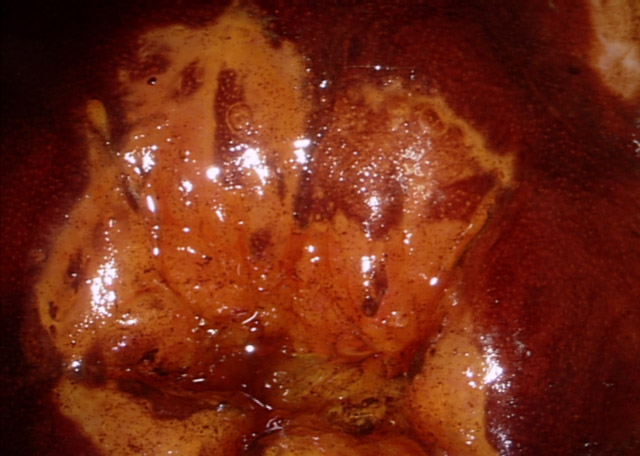
Photo 3 : Zone de TAG I dont l’inhomogénéité au Lugol évoque une surinfection virale
Le Lugol doit donc ici être bien maitrisé: une zone de TAG1 acidophile iode négatif homogène correspond à une métaplasies dans 90 % des cas (photo 4), alors qu'une zone de TAG1 acidophile iode inhomogène correspond à une lésion de bas grade - condylomes ou CIN1 - dans 60 % des cas (photo 5), les 40 % restants sont liés à une métaplasie en cours de recharge glycogénique donc sans connotation pathologique.
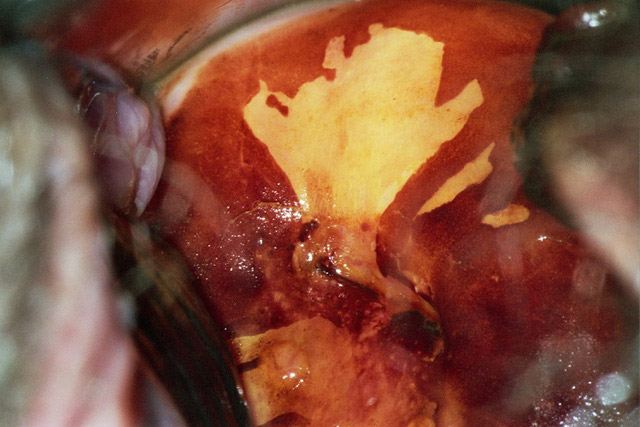
Photo 4 : TAG I pure, de type métaplasie en raison du Lugol négatif homogène.
Remarquer sa forme triangulaire centripète
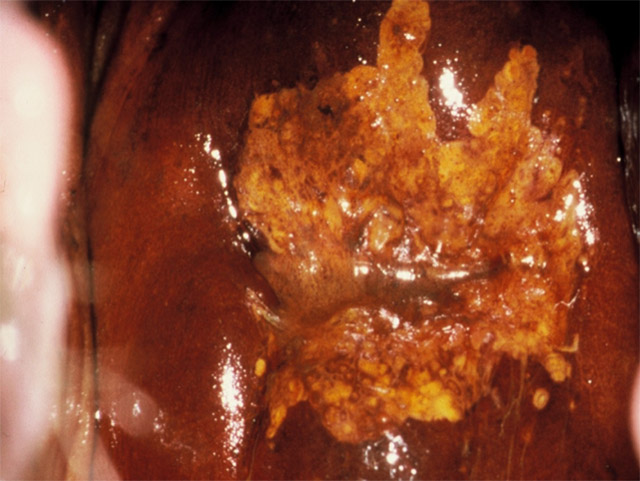
Photo 5 : TAG I Lugol inhomogène. Elle peut correspondre à une pathologie de bas grade
Enfin le Lugol permettra de reconnaître les colpites (photo 6) et les desciptions ne manquent pas : colpites ponctuées, réticulées, radiées, circinées, en mosaïque inversée, etc. Soulignons toutefois que l’œil de l’observateur reconnait les colpites, mais il ne peut pas dire qu’une colpite est «virale» car cela reviendrait à donner à la colposcopie une vertue diagnostique étiologique qu’elle n’a pas.
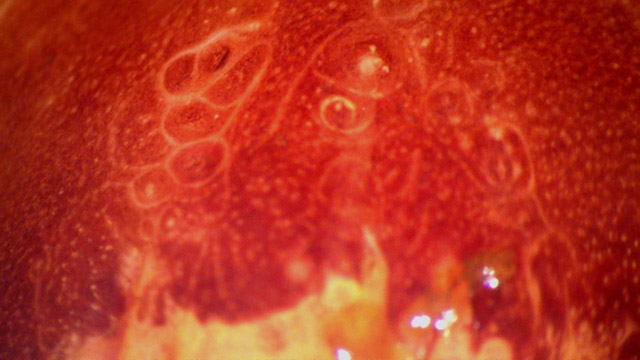
Photo 6 : Aspects de colpite, ponctuée et circinée à la limite de la mosaïque inversée
3) Le Lugol et les diagnostics étiologiques. L’aide à la biopsie
L'utilisation du Lugol dans la démarche diagnostique peut souvent permettre d’ajuster le tir et en particulier de mieux cibler les zones à biopsier. Plus exactement, les TAG2 étant toujours iode négatif, une prise de coloration sur une zone qui pourrait paraitre suspecte sous acide acétique permet de rassurer l’observateur et d’abaisser le niveau de gravité colposcopique. Un col exploré pour un frottis de bas grade peut comporter des images douteuses qui seront toujours rectifiées par le Lugol.
À l’inverse l'aspect iode négatif jaune paille témoignant de la nécrose tissulaire est un facteur péjoratif permettant d'orienter judicieusement la biopsie à ce niveau (photo 7).
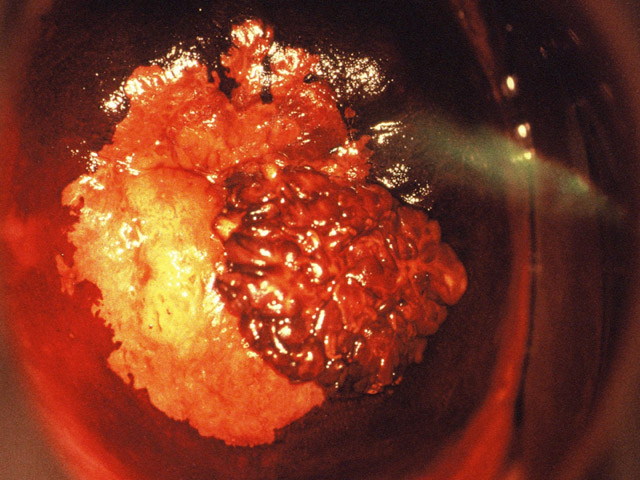
Photo 7 : Remarquable aspect de condylome acuminé iode inhomogène et d’une zone jaune paille de TAG II. Remarquez le vaisseau pathologique dans cette zone de haut grade.
4) Intérêt du Lugol en thérapeutique (le lugol dans l’assistance aux traitements)
C'est assurément lors des traitements que le Lugol est à l'apogée de son intérêt.
a) Lors des vaporisations laser, la coloration au Lugol sur le col permet de parfaitement délimiter les zones à traiter en particulier de définir les limites externes puisque l'épithélium malpighiens normal est coloré en brun acajou. L'opérateur saura qu'il peut arrêter à cette limite la destruction tissulaire.
b) Mais c’est à propos des conisations que l’utilisation du Lugol trouve sa pertinence maximale et son implication la plus forte.
Il existe fréquemment des zones de TAG2 sur une surface de TAG1. La ligne de démarcation entre les deux zones s’appelle la «inner border line» ou «ligne de bordure interne». Le repérage sous Lugol de ces différentes zones et de leur ligne de séparation (bordure interne) est fondamental lors du geste thérapeutique. En effet, et tout particulièrement chez la femme jeune encore en âge de procréation, il convient de limiter le geste d’éxérèse à la seule zone de gravité (TAG2 volontiers plus centrale) afin de préserver les compétences obstétricales du col tout en respectant les impératifs carcinologiques.
Un colposcopiste non rompu à l'interprétation du Lugol risque donc de pratiquer une exérèse bien trop large en prenant comme repère la zone de TAG1 très étendue, alors qu'il peut parfaitement limiter son geste (photo 8) en effectuant sa résection sous colposcopie et sous Lugol afin de reconnaitre aisément la inner border line, quitte a pratiquer une petite vaporisation laser en bordure de la zone d'exérèse.
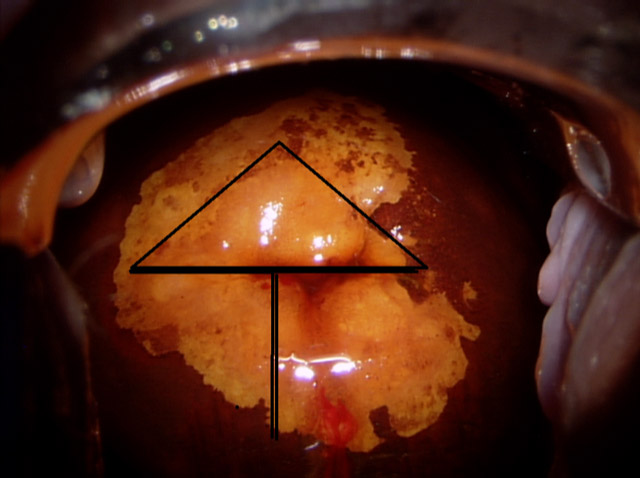
Photo 8 : L’anse n’effectue la coupe que de la zone de TAG II limitée par la inner border line
Elle laisse en place la TAG I inhomogène (qui sera détruite au Laser)
On ne dira jamais assez que la conisation est une intervention colposcopique!!



