1. Introduction
Les papillomavirus humains sont largement impliqués dans les pathologies des muqueuses des voies aéro-digestives-supérieures (VADS).
Ils peuvent infecter tous les épithéliums malpighiens et toutes les muqueuses. Les conséquences de l’infection sont la plupart du temps transitoires et sans réelle traduction clinique. Cependant, certains individus développent des lésions bénignes (papillomes, papillomatose laryngée) ou malignes.
Les lésions bénignes HPV induites de la sphère ORL se présentent soit sous forme de papillomes isolés au niveau de la cavité buccale et de l’oropharynx, soit sous forme de papillomatose laryngée. Elles sont liées aux HPV oncogènes à bas risque : HPV 6 et 11.1
Les cancers ORL liés à HPV représentent en moyenne 25 % des cancers ORL. Ils sont principalement liés aux HPV oncogène de haut risque : HPV 16 et 18.
2. Papillomes de la cavité buccale et de l’oropharynx
On peut retrouver au niveau de la muqueuse buccale et de l’oropharynx des lésions bénignes de type papillome. Elles se présentent sous un aspect « framboisé » qui reste souple à la palpation et reste asymptomatique.1 Le potentiel dégénératif de ces lésions reste mal connu. On propose une exérèse chirurgicale.
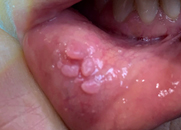
3. Papillomatose laryngée
La papillomatose laryngée est une affection relativement rare. On distingue d’une part la forme juvénile qui débute dès la petite enfance et représente la première cause des tumeurs bénignes de l’enfant d’autre part la forme de l’adulte, moins agressive.2
L’étiologie virale est prouvée avec la mise en évidence des mêmes particules que celles retrouvées dans les condylomes, principalement HPV 6 et 11. Elle se présente comme des lésions framboisées exophytiques formant des “touffes papillomateuses”. La dysphonie est le principal symptôme. L’obstruction des voies aériennes est la complication possible.
Il existe un risque de dégénérescence, corrélé aux formes agressives et récidivantes justifiant la réalisation de biopsies à la recherche de lésions précancéreuses (dysplasie sévère ou carcinome in situ). Le traitement est à ce jour essentiellement chirurgical, associé en l’absence de lésion précancéreuse dans les formes multi-récidivantes à une injection locale de cidofovir.3
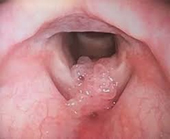
4. Carcinome épidermoïde lié à HPV
4.1. Epidémiologie
Le principal facteur de risque des cancers des VADS est le tabac, potentialisé par l’alcool.
En France, on observe 15 000 cas de cancers des VADS par an, touchant principalement les hommes (78 %) (données FRANCIM, 2018). Si cette incidence a tendance à diminuer, la proportion des cancers de l’oropharynx, elle, augmente. L’augmentation des cancers viro-induits explique en grande partie cette constante augmentation dans les pays développés. Les pratiques sexuelles semblent avoir un rôle dans l’infection à HPV. En effet, un nombre élevé de partenaires sexuels et les rapports oro-génitaux augmenteraient le risque d’avoir un cancer oropharyngé HPV+.4,5 Les principaux sérotypes observés sont 16 et 18. Les hommes sont principalement atteints (78 % cancers viro induits chez hommes). La principale localisation se situe au niveau de l’oropharynx (35 à 40 %).6
4.2. Détection HPV
Affirmer la responsabilité de l’HPV dans l’oncogenèse de la tumeur nécessite en théorie de rechercher sur une biopsie la présence d’ARN messager. Cette recherche n’est pas réalisable en pratique courante. La PCR semble être le meilleur moyen de détecter l’HPV dans les tumeurs ORL mais, en pratique courante, c’est la recherche de p16 qui est fréquemment réalisée. Celle-ci est rapide, très sensible, mais peu spécifique, et environ 10% des tumeurs p16 positives ne sont pas en rapport avec l’HPV. La recherche d’ADN viral permet de retrouver la présence du virus mais sans affirmer sa pathogénicité. En pratique courante, on recherche p16 en immunohistochimie, test plus sensible mais moins spécifique. 7 Ce test est réalisé en routine sur toutes les biopsies de localisations oropharyngées.
4.3. Pronostic et traitement
Les cancers oropharyngés viro-induits ont un meilleur pronostic que les cancers induits par le tabac.
Une chimiosensibilité et radiosensibilité accrue semble être l’hypothèse principale. D’autre part, HPV touche des patients moins comorbides.8
4.4. Prévention
La vaccination est recommandée chez la jeune fille de 11 à 14 ans révolus avec un rattrapage possible de 15 à 19 ans.
Elle est également recommandée depuis janvier 2021 chez les garçons du même âge pour réduire l’incidence et la mortalité des autres cancers HPV induits, pour lesquels il n’existe pas de dépistage.
Il n’existe pas à l’heure actuelle de stratégie nationale de dépistage individuel des cancers oropharyngés. Ceci s’explique par l’absence de lésions précancéreuses identifiables de la sphère oropharyngée.
Une consultation ORL systématique chez les patient/es atteint/es d’un cancer viro-induits gynécologique ou anal, ou de leur conjoint/e, n’est actuellement pas recommandée.
La mise en place d’un réseau de consultation pluridisciplinaire des cancers liés à HPV va permettre de répondre à cette question (ComPap).9
Bibliographie
1. Syrjänen, S. Human papillomavirus infections and oral tumors. Med Microbiol Immunol 192, 123–128 (2003).
2. Derkay, C. S. & Wiatrak, B. Recurrent respiratory papillomatosis: a review. Laryngoscope 118, 1236–1247 (2008).
3. PDQ Pediatric Treatment Editorial Board. Childhood Laryngeal Tumors Treatment (PDQ®): Health Professional Version. in PDQ Cancer Information Summaries (National Cancer Institute (US), 2002).
4. Abramowitz, L. et al. Epidemiological and economic burden of potentially HPV-related cancers in France. PLoS One 13, e0202564 (2018).
5. D’Souza, G. et al. Case-control study of human papillomavirus and oropharyngeal cancer. N Engl J Med 356, 1944–1956 (2007).
6. Lacau St Guily, J. et al. Oropharyngeal cancer prognosis by tumour HPV status in France: The multicentric Papillophar study. Oral Oncol 67, 29–36 (2017).
7. Augustin, J. G. et al. HPV Detection in Head and Neck Squamous Cell Carcinomas: What Is the Issue? Front Oncol 10, 1751 (2020).
8. Mirghani, H. & Blanchard, P. Treatment de-escalation for HPV-driven oropharyngeal cancer: Where do we stand? Clin Transl Radiat Oncol 8, 4–11 (2018).
9. Badoual, C. et al. [Multidisciplinary consultation for patients with HPV-related invasive carcinoma or precancerous lesions]. Cancer Radiother 22, 487–491 (2018).



