Auteurs de cet article :
Aline Rousselin
Adélaïde Racin
Ludivine Dion
Vincent Lavoué
Jean Levêque
Département de Gynécologie Obstétrique et Reproduction Humaine
CHU Anne de Bretagne
16, BLVD de Bulgarie
BP 90 347 F-35 203
Rennes – BZH
______________________________________________________________________________________________
Article revu : « Garland SM, et al. Prior human papillomavirus-16/18 AS04-adjuvanted vaccination prevents recurrent high grade cervical intraepithelial neoplasia after definitive surgical therapy: Post-hoc analysis from a randomized controlled trial. » [1]
La vaccination HPV a prouvé son efficacité sur l'incidence des infections persistantes et des lésions prémalignes de haut grade au niveau de la sphère anogénitale chez la femme dans les essais de phase 3 [2] et en population [3].
La question posée par cet article est : chez les patientes ayant été traitées d'un CIN (qui présentent un risque accru de développer des cancers invasifs du col utérin), le fait d'avoir été vaccinée diminue-t-il le risque de présenter de nouveau des lésions ?
Un travail post hoc a été fait sur l'étude de phase 3 du vaccin bivalent (Patricia study, randomisant des jeunes femmes entre 15 et 25 ans ayant eu moins de 6 partenaires ceci quelque soit leur statut HPV et cytologique à l'inclusion) : un suivi par test HPV et cytologie a été effectué tous les 6 et 12 mois durant 4 ans (suivi moyen de 47.4 mois). L'analyse a porté sur le taux de CIN2+ constaté après au moins 60 jours de suivi quelque soit le statut HPV (primary endopoint) et sur l'efficacité du vHPV contre les CIN2+ liés à HPV 16 & 18, les lésions (CIN VIN et VaIN) 1+ quelque soit le statut HPV ainsi que la cytologie de bas au haut grade (secondary endpoints).
Les résultats ont porté sur 18,644 patientes et en ce qui concerne le taux de CIN2+ peut être représenté sur la Figure 1.
Figure 1. Résultats de l'étude : nombre de CIN2+ dans les 2 bras.
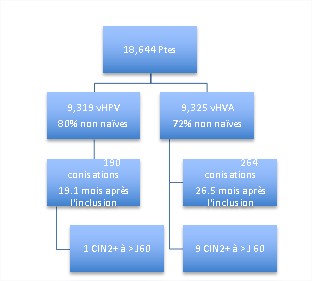
Le cas de CIN2+ dans le bras vacciné :
- jeune fille de 16 ans avec à l'inclusion avant vaccination une cytologie L-SIL et un test HPV positif à HPV 16,
- une deuxième conisation a été effectuée à 8 mois : CIN de Bas Grade (CIN1)
- à 14 mois : lésions de VaIN1 liées à HPV 39 et 68
- à 19 mois : sur la biopsie lésions de CIN2 liées à HPV 39 et lésions de VaIN3 liées à HPV 68 : une troisième conisation n'a pas retrouvé de lésions cervicales et le test HPV s'était négativé.
Les 10 cas de CIN2+ dans les 2 bras :
- 6 avaient une cytologie positive et 7 étaient HPV haut risque positives à l'inclusion avant vaccination,
- 5 fois l'HPV retrouvé avant et après conisation était identique
- 6 fois la résection était in sano (et 2 fois alors avec le même HPV), et 4 fois non in sano (et 3 fois alors avec le même HPV).
Au total,
- l'efficacité de la vaccination pour prévenir de nouvelles lésions de haut grade quelque soit le type d'HPV en cause 60 jours au moins après la conisation est de 88.2% [CI 95% : 14.8 – 99.7],
- l'efficacité de la vaccination pour prévenir de nouvelles lésions au moins 60 jours après la conisation est de :
- 100% [CI 95% : 26.1 - 100] pour les lésions de CIN1+ induites par HPV 16 et 18,
- 89.5% [CI 95% : 21.6 – 99.8] pour les lésions cytologiques L SIL liées à HPV 16 et 18,
- non démontrée compte tenu de la faiblesse des effectifs pour les lésions de CIN1+ .
La discussion autour de cet article peut porter sur plusieurs points.
La vaccination HPV permet de diminuer l'incidence des cas de CIN2+ (récidives ou nouveaux cas) liés à HPV 16 et 18 tout en conservant un bénéfice lié à la protection croisée après conisation. Des résultats comparables ont été obtenus avec le vaccin quadrivalent (avec une diminution des récidives de CIN2+ de 65% dans les études FUTURE poolées et 46% de toutes les lésions anogénitales) [4]. Une étude coréenne originale a étudié l'impact de la vaccination HPV (2 bras, l'un des vaccinées avec le vaccin quadrivalent, et l'autre des non vaccinées) chez les patientes traitées d'une CIN de haut grade (CIN2) : 9 patientes vaccinées sur 360 ont présenté une récidive (2.5%) contre 27 non vaccinées sur 377 (7.2%), et 2.5% avec une récidive liées à HPV 16 ou 18 contre 8.5% chez les non vaccinées avec un HR en faveur de la vaccination = 2.84 [95% CI : 1.33 – 6.04].
Donc premier résultat : le vaccin HPV protège des récidives après conisation pour CIN de haut grade, ce qui est intéressant puisque le risque de récidive estimé est de 10% environ. On retient toutefois le faible recul temporel en gardant à l'esprit qu'un infection HPV peut être longtemps quiescente et non détectable et se "réveiller" et provoquer des lésions sévères [5].
Deuxième point intéressant, les mécanismes augurant de cette protection puisqu'il est établi que le vaccin HPV n'est pas curatif mais préventif [6] :
- le vaccin HPV protégerait des infections de novo et de leurs conséquences,
- le vaccin HPV pourrait avoir un effet BOOST sur l'immunité partielle acquise lors de l'infection initiale : à l'appui de cette hypothèse, les essais de phase 3 du vaccin mettant en évidence que les femmes avec une infection HPV en cours et des anticorps anti-HPV positifs ont plus de lésions que les femmes sans HPV décelé mais avec une trace sérologique d'infection HPV,
- le vaccin aurait enfin une action de stimulation globale de l'immunité humorale et cellulaire (rappelons que dans cette étude c'est le vaccin bi-valent qui est étudié comprenant l' adjuvant ASO4).
Troisième point qui concerne particulièrement la France où la vaccination HPV est un échec dans son indication majeure puisque moins de 20% des jeunes filles concernées par les recommandations des autorités de santé sont en réalité vaccinées : puisque l'efficacité vaccinale est âge – indépendante, puisque le vaccin protège au moins partiellement et au moins à court terme les patientes ayant déjà des lésions pourquoi ne pas envisager une vaccination possible après l'âge de 25 ou 26 ans si des patientes en font la demande. Des experts renommés pensent à demain ("HPV-Faster") et envisagent un élargissement de la protection contre les maladies HPV induites en suggérant de vacciner après 30 ans et de dépister ces patientes vaccinées par des tests HPV espacés…[7].
_________________________________
Reférences
[1] Garland SM, Paavonen J, Jaisamrarn U, Naud P, Salmeron J, Chow SN, et al. Prior human papillomavirus-16/18 AS04-adjuvanted vaccination prevents recurrent high grade cervical intraepithelial neoplasia after definitive surgical therapy: Post-hoc analysis from a randomized controlled trial. Int J Cancer. 2016;139:2812-26.
[2] Lehtinen M, Paavonen J, Wheeler CM, Jaisamrarn U, Garland SM, Castellsague X, et al. Overall efficacy of HPV-16/18 AS04-adjuvanted vaccine against grade 3 or greater cervical intraepithelial neoplasia: 4-year end-of-study analysis of the randomised, double-blind PATRICIA trial. Lancet Oncol. 2012;13:89-99.
[3] Brotherton JM, Fridman M, May CL, Chappell G, Saville AM, Gertig DM. Early effect of the HPV vaccination programme on cervical abnormalities in Victoria, Australia: an ecological study. Lancet. 2011;377:2085-92.
[4] Joura EA, Garland SM, Paavonen J, Ferris DG, Perez G, Ault KA, et al. Effect of the human papillomavirus (HPV) quadrivalent vaccine in a subgroup of women with cervical and vulvar disease: retrospective pooled analysis of trial data. BMJ. 2012;344:e1401.
[5] Rositch AF, Burke AE, Viscidi RP, Silver MI, Chang K, Gravitt PE. Contributions of recent and past sexual partnerships on incident human papillomavirus detection: acquisition and reactivation in older women. Cancer Res. 2012;72:6183-90.
[6] Hildesheim A, Herrero R, Wacholder S, Rodriguez AC, Solomon D, Bratti MC, et al. Effect of human papillomavirus 16/18 L1 viruslike particle vaccine among young women with preexisting infection: a randomized trial. JAMA. 2007;298:743-53.
[7] Bosch FX, Robles C, Diaz M, Arbyn M, Baussano I, Clavel C, et al. HPV-FASTER: broadening the scope for prevention of HPV-related cancer. Nat Rev Clin Oncol. 2016;13:119-32.



