Le moyen essentiel du dépistage du cancer du sein, reste le dépistage de masse en se posant d’ailleurs la question d’éventuellement l’étendre à partir de 45 ans et non de 50 ans. Un certain nombre de patientes doivent faire l’objet d’un dépistage très particulier ; il s’agit des patientes à haut risque de cancer du sein. Ce dépistage, plus précoce, plus fréquent et « plus lourd » est justifié chez elles, tout en sachant qu’il conduira à moins de 10 % des diagnostics de cancer du sein, puisque la majorité des cancers du sein restent sporadiques.
On définit le haut risque de cancer du sein par un risque relatif de 4 environ qui si il est traduit en pourcentage de risque de cancer du sein est supérieur à 15 – 20 %.
Schématiquement, il existe 3 groupes de patientes s’intégrant à cette définition :
-
les patientes ayant présenté une hyperplasie atypique. Il faut ici noter que le terme d’atypie est capital puisqu’il est le stigmate du haut risque. Cela inclut également les patientes avec des atypies plus marquées comme les carcinomes lobulaires in situ a fortiori lorsqu’ils sont pleiomorphes.
Il existe toutefois des niveaux de risque différents entre les différentes formes d’atypies ; la moins « à risque » serait l’hyperplasie atypique épithéliale plane, mais schématiquement gardons à l’esprit ce terme « d’hyperplasie atypique » qu’elle soit canalaire ou lobulaire. -
Les patientes présentant une mutation délétère de BRCA1 ou BRCA2.
Rappelons que toutes les mutations ne sont pas délétères et que ce qualificatif est important dans la définition du haut risque. Rappelons également, que certaines mutations dont le potentiel de risque est actuellement inconnu, peuvent faire l’objet d’une meilleure identification ultérieure ; c’est pourquoi lorsqu’une anomalie génétique ou une enquête génétique a été réalisée il y a plusieurs années, il peut parfois être utile de la compléter voire de la refaire. Rappelons également que la mutation BRCA2 et la mutation BRCA1, ne comportent pas le même risque pour le cancer du sein. La seconde comportant un risque plus élevé, les différences entre ces 2 mutations sont résumées dans le schéma suivant (les chiffres sont des ordres de grandeur).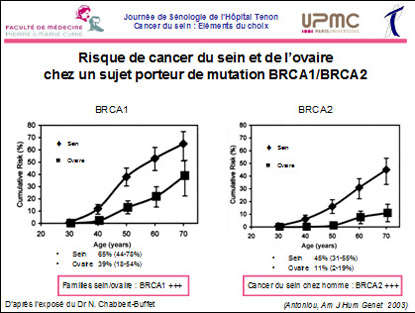
-
Enfin dans certaines familles, le nombre de cas de cancer du sein est tel qu’il existe manifestement un risque de transmission génétique même si l’on n’a pas identifié de mutation délétère. Dans ces cas, il arrive que nous décidions de mettre en place la même surveillance qu’en cas de mutation délétère si le calcul du risque de présenter un cancer du sein conduit à un chiffre voisin de 20 %.
Il faut noter ici qu’une consultation d’onco-génétique aura donc pour but d’étudier l’arbre généalogique de la patiente, de détailler les autres antécédents familiaux susceptibles de renforcer l’indication de prélèvement à visée génétique (cancer de la prostate, cancer du pancréas, autres lésions multiples etc). Le premier temps de cette consultation consiste à évaluer le risque de trouver une anomalie et de poser l’indication du prélèvement. Mais la consultation d’onco-génétique a également pour objectif d’évaluer par différents scores (nous utilisons pour notre part généralement, le score de Bodicea) le risque de présenter un cancer du sein y compris en l’absence de mutation délétère.Rappelons que la recherche et la découverte de ce haut risque, comportent une charge émotionnelle extrêmement importante pour les patientes et pour leur famille ; c’est pourquoi il est indispensable que la décision ou non de réaliser une analyse onco-génétique ainsi que le rendu des résultats s’effectuent au sein d’équipes entraînées et comportant toutes les facettes de cette connaissance avec une habitude et une expertise « psychologique ».
C’est pourquoi il a été créé des centres destinés à cette évaluation du risque à l’annonce et à la mise en place de la surveillance. Nous avons créé à l’hôpital Tenon un centre de ce type il y a 6 années (nathalie.chabbert-buffet@tnn.aphp.fr ou sophie.cabar@tnn.aphp.fr 01 56 01 76 33).
L’intérêt également de ces centres est de constituer des cohortes homogènes de patientes auxquelles on pourra apporter des informations de plus en plus précises et que l’on pourra éventuellement inclure dans des protocoles et des stratégies de prévention.
La question est de savoir qui relève de ces centres et en particulier qui relève de la consultation d’oncogénétique.
Nous avons résumé dans la figure suivante, les principales situations devant conduire à cette enquête.

Une fois la patiente adressée à ces centres, il devient alors nécessaire d’avoir une stratégie de coordination et de suivi, et en particulier, quelle surveillance pour ces patientes identifiées comme à haut risque ?
Les méthodes de surveillance sont l’auto examen (auto-inspection, auto-palpation), l’examen clinique des seins (généralement 2 fois par an), la mammographie (idéalement numérisée), l’échographie qui vient en complément de la mammographie ou en complément de l’IRM. Il est en effet plus performant de réaliser l’échographie après l’IRM. L’IRM chez ces patientes à haut risque constitue un des éléments de la surveillance. Ces examens sont réalisés une fois par an.
Rappelons que les patientes porteuses d’une mutation BRCA 1 et BRCA2 présentent également un sur-risque ovarien. Leur surveillance mammaire est complétée annuellement par un examen gynécologique, par une échographie pelvienne et par la pratique du marqueur CA 125.
Il est évident que cette surveillance lourde conduit dans certaines situations à proposer outre des protocoles de prévention qui sont en cours d’évaluation ; des mesures plus radicales qui sortent du cadre de cet éditorial mais qui doivent être quand même rappelées :
- l’annexectomie prophylactique pour les patientes mutées BRCA1 BRCA 2 à partir de 40 à 45 ans.
- La mastectomie prophylactique qui doit être également évoquée, discutée et soigneusement pesée avant d’être décidée.
Au total ces patientes représenteront une catégorie de plus en plus fréquemment identifiée.
La majorité d’entre elles, soit ne présenteront pas de cancer du sein, soit des cancers du sein à un stade précoce et donc curables. C’est pourquoi leur prise en charge psychologique doit s’orienter vers la prévention du stress majeur qu’engendre cette situation et la capacité pour nos équipes de leur offrir une qualité de vie améliorée.
Il est également évident que les « retombées familiales », voire sur certaines décisions en vue d’une grossesse, doivent être soigneusement pesées et surtout mesurées par ceux qui prennent en charge ces patientes.
Le savoir et l’expérience, sont dans ce domaine (comme dans beaucoup d’autres d’ailleurs), parfaitement irremplaçables.



