L’échographie obstétricale est un outil clé dans le dépistage des malformations foetales et des anomalies de croissance.
La macrosomie fait partie des pathologies les plus fréquemment dépistées chez le fœtus en fin de grossesse, avec ou sans facteurs de risques associés.
Rappel : macrosomie
Elle se caractérise par un poids de naissance supérieur à 4000 g ou 4500g à terme,et peut être suspectée in-utéro lorsque la valeur du poids foetal estimé, est supérieure au 90ème percentile (reportée sur la courbe du CFEF 2014 selon les recommandations actuelles de la CNEOF) (1)(5)
Un périmètre abdominal supérieur au 90ème percentile entre 28 et 34 SA semble être plus performant pour dépister la macrosomie foetale selon certains auteurs. (2)(3).
Complications liées à la macrosomie
Les potentielles complications associées sont nombreuses, notamment au moment de l'accouchement : travail prolongé, hypoxie foetale, accouchement instrumental, dystocies des épaules (notamment chez les nouveau-nés de mères diabétiques), élongation du plexus brachial, fracture (claviculaire), hémorragie du post-partum, césarienne...
Conduites à tenir pour la voie d’accouchement si suspicion de macrosomie
Chez les mères diabétiques, un déclenchement est souvent proposé vers 39 SA selon les recommandations du CNGOF. (4)
Une césarienne peut être envisagée chez ces patientes lorsque le poids foetal est estimé à plus de 4500 grammes à la naissance. (5)
Chez les patientes non diabétiques trois conduites à tenir se présentent :
- La césarienne élective, lorsque le poids foetal est estimé à plus de 5000 g selon les recommandations de la HAS. (5)
- Le déclenchement. Plusieurs études ont notamment montrées qu’un déclenchement à 38 SA lorsqu’un foetus est macrosome (supérieur ou égal au 95ème percentile entre 36 et 38 SA) augmente significativement les chances d’un accouchement par voie basse spontané, diminue le risque de dystocie sévère des épaules, sans réduire significativement le risque de césarienne.
Le CNGOF encourage un déclenchement du travail proche de 39 SA en cas de suspicion de macrosomie lorsque les conditions locales sont favorables. (2)(6-7). - L’expectative impliquant selon certaines études plus de complications associées.
D’autres travaux montrent à l’inverse que l’expectative à le meilleur rapport coût efficacité chez les patientes non diabétiques.(8)
La HAS conclu que les données actuelles ne permettent pas d’affirmer que le déclenchement artificiel du travail chez une femme non diabétique, avec suspicion de macrosomie fœtale, contribue à réduire la morbidité maternelle et néonatale. (5)
L’échographie n’est malheureusement pas infaillible dans le dépistage de la macrosomie foetale : il existe ainsi des faux négatifs et des faux positifs.
Objectif
Synthétiser des travaux de la littérature concernant la performance de l’échographie foetale dans le dépistage de la macrosomie (sa sensibilité, sa spécificité, sa valeur prédictive positive et négative).
Précisions sur l’indication d’une échographie de croissance supplémentaire à 36 SA
L’intérêt de la réalisation cet examen est discutable en cas de suspicion de macrosomie foetale à l’échographie du 3ème trimestre, en l’absence de diabète gestationnel.
Certains services hospitaliers propose une échographie supplémentaire dans les cas suivants :
- HU> 34cm
- Diabète
- Antécédent d’accouchement d’un enfant de poids de naissance > 4000g
- Prise de poids supérieure à 20kg
- EPF >95e percentile à l’échographie du 3e trimestre
- IMC prégestationnel > 40
Ces critères peuvent varier d’un établissement de santé à un autre. Cet examen supplémentaire est souvent proposé au cas par cas et selon l’expérience du clinicien ou de l’opérateur.
Rappels : sensibilité, spécificité, valeur prédictive positive, valeur prédictive négative (adaptées au sujet traité)
Sensibilité (Se) : l’échographie met en évidence une macrosomie sachant que le nouveau-né (NN) est macrosome à la naissance.
Spécificité (Sp) : l’échographie ne met pas en évidence de macrosomie sachant que le NN n’est pas macrosome à la naissance.
Valeur prédictive positive (VPP) : le NN est macrosome sachant que l’échographie a mis en évidence un foetus macrosome.
Valeur prédictive négative (VPN) : le NN n’est pas macrosome sachant que l’échographie n’a pas mis en évidence de foetus macrosome.
Littérature
Une étude menée sur 194 patientes en 2007 a montré que l’échographie seule a une sensibilité de 61,1 % dans le dépistage de la macrosomie, une spécificité de 91,8%, une valeur prédictive positive (VPP) de 90,4%, et une valeur prédictive négative (VPN) de 65,3%. (9)
Les auteurs de ce travail ont mis en place un modèle permettant de prédire la probabilité individuelle de macrosomie, en combinant la parité, l'ethnicité, l'IMC et la macrosomie suspectée par l’estimation de poids foetal (EPF). Les auteurs encouragent le clinicien à utiliser ce nomogramme, comme une aide à la prise de décision, car il semble améliorer la précision de l’EPF.
Dans cette étude, le terme exact de réalisation des échographies de croissance n’était pas précisé. Les données laissent supposer qu’il s’agissait d'échographies supplémentaires réalisées autour de 36 SA, chez des patientes ayant une hauteur utérine supérieure à 34 cm, faisant suspecter une macrosomie clinique.
De même les percentiles échographiques n’étaient pas mentionnés. Un foetus était suspecté macrosome lorsque “l'échographie estimait un poids de naissance supérieur ou égal à 4 kg”.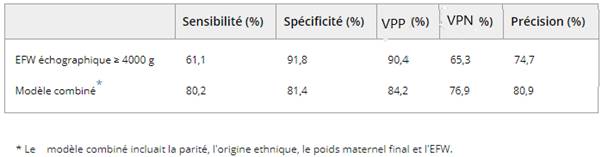
Une autre étude menée en 2014 par M.Bachelerie sur 55 macrosomes à la naissance (supérieurs ou égal au 95ème percentile) versus 75 témoins a montré une corrélation significative (p<0,05) entre l’estimation pondérale fœtale à l’échographie du 3ème trimestre et le poids de naissance des enfants nés eutrophes avec un coefficient de 0,56.(10) Cependant, dans le groupe macrosome, cette corrélation n’était pas statistiquement significative (p égal à 0,92).
Les percentiles moyens à l’échographie du troisième trimestre étaient de 70,5% chez les macrosomes et 34,2% chez les témoins.
Une autre étude réalisée en 2019 par E. Bellanger, portant sur 216 patientes ayant accouchées de foetus de 4 kg ou plus, montre que 82,5% d’entre-eux n’étaient pas suspectés macrosomes lors de l’échographie du troisième trimestre et à 36 SA (avec EPF inférieure au 90ème percentile). (11)
Ce travail démontre donc une performance faible de l’échographie foetale dans le dépistage de la macrosomie avec une sensibilité de 18,5% pour l’échographie du troisième trimestre, 19,5% pour l’échographie de croissance supplémentaire. A l'inverse, les auteurs montrent que le dépistage par la mesure de la hauteur utérine (HU) supérieure à 32 centimètres au huitième mois a une sensibilité bien supérieure de 72,5%. (11)
Dans une autre étude, la sensibilité de ce dépistage avec la mesure de la HU est de 47% pour une spécificité de 82,1%. La valeur prédictive positive n’est que de 12,8%, traduisant un nombre élevé de faux-positifs. (12)
Dans l’étude de CA Combs et al. publiée en 2000, portant sur 165 femmes atteintes de diabète gestationnel dont 40 ont accouchées d’un enfant macrosome, 31 formules d’estimation de poids foetale ont été comparées. Dans le meilleur des cas, la sensibilité du dépistage de la macrosomie était de 45% et la valeur prédictive positive de 81%. (13)
Dans l’étude de M.Giraud menée en 2016 sur 458 nouveau-nés de plus de 4 kg, et plus particulièrement sur 233 macrosomes (de plus de 4kg et de poids de naissance supérieurs au 90ème percentile sur les courbes AUDIPOG), 132 étaient suspectés macrosomes en anténatal. Soit une sensibilité de 56,7% pour le dépistage de la macrosomie. (14) Cependant dans cette étude il n’est pas certain que l’échographie seule ait contribué à ce dépistage. Les termes “macrosomies” et “suspicion de macrosomie” dans le dossier médical, étaient suffisants pour faire appartenir au groupe des foetus suspectés macrosomes durant la grossesse. De cette façon, il est possible qu’une petite proportion des fœtus de ce groupe étaient suspectés macrosomes uniquement grâce à l’examen clinique.
Par ailleurs, sur 225 enfants nés à plus de 4 kg mais eutrophes (dont le poids de naissance était inférieur au 90ème percentile sur les courbes AUDIPOG), 169 d’entre eux n’ont pas été suspectés macrosomes in-utéro. Soit une spécificité de 75,1%. Il s’agit d’enfants eutrophes mais tous compris entre le 70ème et le 89ème percentile environ, on peut donc penser que cette spécificité serait encore meilleure dans un groupe de foetus eutrophes comprenant également des foetus de moins de 4 kg (du 10ème au 89ème percentile).
Lors d’une enquête multicentrique menée en 2002 par A. Batallan et al., 384 macrosomes versus 383 témoins avaient été inclus. La macrosomie foetale avait été suspectée en prénatal pour 59,3% des macrosomes (ce qui correspond à la sensibilité du dépistage). (15)
Le travail de thèse mené par A. Janela en 2018 a inclus 962 nouveaux-nés dont 51 nés à plus de 4 kg (considérés comme macrosomes), soit environ 5% des foetus de l’étude.
La sensibilité du dépistage de la macrosomie par la mesure de l’EPF lors de l’échographie du troisième trimestre était de 29,4% versus 64,7% en utilisant uniquement le mesure du périmètre abdominal (PA). L’étude montre par ailleurs une spécificité de 93,3%, une VPP de 19,7% et une VPN de 95,9%. (12)

L'étude menée par M.Ouazana et al. en 2016 portant sur 458 enfants macrosomes (supérieur au 90ème percentile à la naissance) montre que 204 d’entre-eux avaient été dépistés en prénatal. Soit une sensibilité de 47,7%. (16)
Discussion
Il existe des hétérogénéités de résultats dans la littérature concernant la sensibilité du dépistage (variant de 18 à 61%) avec une moyenne d’environ 50%. Ainsi ces études montrent qu’environ 1 foetus sur deux né macrosome sans avoir été dépisté in-utéro.
Nous avons vu par ailleurs que la mesure de la HU semble donner une sensibilité de dépistage comparable, de 47 à 72%.
La spécificité du dépistage échographique varie de 75 à 93,3% versus 82% avec l’utilisation seule de la hauteur utérine.
La VPP est comprise entre 19,7 et 90%, et la VPN entre 65 et 95,9% dans les études citées ci-dessus.
Les hétérogénéités de résultats entre les études peuvent être expliquées par :
- Les variabilités de mesures inter-opérateurs.
- Les méthodologies d’études différentes.
- les échantillons de population divers.
- L'antériorité de certaines études impliquant des échographes de moins bonne qualité, pouvant impacter l’interprétation des mesures.
- La dynamique de croissance de fin de grossesse n’étant probablement pas la même chez tous les fœtus.
- La définition de la macrosomie n’étant pas exactement la même pour tous les auteurs. Certains définissait celle-ci par un poids de naissance supérieur à 4 kg. Hors un fœtus faisant ce poids peut-être eutrophe à partir de 39,5-40 SA (sur les courbes AUDIPOG).
- La question des courbes anténatales utilisées est également à prendre en compte. Celles du CFEF (utilisées actuellement) représentent un échantillon de foetus en population générale (normaux et anormaux).
Il serait intéressant de refaire une étude à grande échelle en utilisant des courbes prescriptives comme-celles d’Intergrowth (correspondant à la croissance physiologique des foetus dans des conditions idéales de développement, en dehors de toute pathologie), plutôt qu’en utilisant des courbes descriptives comme celles utilisées actuellement (CFEF). Une approche prescriptive décrit comment la croissance foetale et néonatale devrait se produire plutôt que comment elle est à un moment et à un endroit donné. (22)
D’autres auteurs montrent que l’estimation de poids foetale serait plus fiable à un terme proche de 41 SA. La marge d’erreur de l’EPF à terme serait de moins de 10% et le facteur macrosomie n'augmenterait pas l’imprécision de cette estimation. (17-21)
Cependant cette technique suggère l’expectative jusqu’à la fin du terme avant une éventuelle prise de décision. Elle ne peut donc pas être mise en œuvre chez toutes les patientes, et suppose la présence de personnel formé pour réaliser ce type d’échographies tardives.
Macrosomie non dépistée : existe-t’il des conséquences obstétricales ?
L’étude de M.Ouazana (citée plus haut) montre que la macrosomie non diagnostiquée en prénatal n'augment pas significativement le risque de dystocie des épaules, d’Apgar inférieur à 7 à 5 minutes, mais augmente significativement le déclenchement du travail et la possibilité d’accoucher par voie basse. (16)
Conclusion
L’échographie et l’examen clinique sont des outils accessibles, peu invasifs, et reproductibles pour dépister la macrosomie foetale. Cependant ce dépistage demeure imprécis au vue des données de la littérature.
Il convient de reprendre les antécédents médicaux, facteurs de risques maternels et de vérifier la date de début de grossesse en cas de suspicion de macrosomie, afin d’aider à une prise de décision objective pour l’accouchement.
Une étude future, portant sur un large échantillon de foetus estimés macrosomes par des experts en échographie (ayant respectés les critères qualités des mesures biométriques définis par la CNEOF), permettrait de préciser à nouveau la valeur prédictive positive et négative du dépistage de la macrosomie foetale à 32 SA, mais aussi vers 36 SA.
Cela suppose également de définir la macrosomie néonatale en reportant la valeur du poids de naissance à l’âge gestationnel sur des courbes adaptées.
Bibliographie
- http://www.cfef.org/archives/bricabrac/cneof/compte-renducneof2016.pdf
- http://www.cngof.asso.fr/d_livres/1995_GO_159_treisser.pdf
- C. Garel et M. Cassart. “Imagerie du fœtus au nouveau-né”. Lavoisier. 2016.
- https://www.cngof.net/Journees-CNGOF/MAJ-GO/RPC/RPC_DIABETE_2010.pdf
- https://www.has-sante.fr/upload/docs/application/pdf/2012-03/indications_cesarienne_programmee_-_recommandation_2012-03-12_14-44-28_679.pdf
- https://www.sciencedirect.com/science/article/abs/pii/S0368231516301028
- https://www.reseau-naissance.fr/data//mediashare/58/o6f7vjzc5xvvsxje4sk0ixrp1o9353-org.pdf
- Irion O, Boulvain M. Induction of labour for suspected fetal macrosomia (Review). The Cochrane Database of Systematic Reviews 1998;Issue 2.
- https://obgyn.onlinelibrary.wiley.com/doi/10.1002/uog.3999
- https://core.ac.uk/download/pdf/49281883.pdf
- https://dumas.ccsd.cnrs.fr/dumas-02269053/document
- https://hal.univ-lorraine.fr/hal-01734159/document
- Combs CA, Rosenn B, miodovnik M, Siddiqi TA, sonographic EFW and macrosomia : is there an optimum formula to predict diabetic fetal macrosomia ? J Matern Fetal Med 2000 ; 9 : 55-61. URL : https://pubmed.ncbi.nlm.nih.gov/10757437/
- http://nuxeo.edel.univ-poitiers.fr/nuxeo/site/esupversions/8d66b918-b390-46f7-b4d6-e5371c03ce9a#:~:text=L'%C3%A9ographie%20 est%20 le%20 dernier,Ego%20(21%E2%80%9323).
- https://www.em-consulte.com/article/12844/macrosomie-foetale-pratiques-consequences-obstetri
- https://www.sfmp.net/wp-content/uploads/2019/03/Ouazana-CO-Obstet-2.pdf
- https://www.sciencedirect.com/science/article/abs/pii/S1637408815000024
- https://www.sciencedirect.com/science/article/abs/pii/S1297958916301540
- https://hal.univ-grenoble-alpes.fr/MEM-UNIV-UGA/dumas-03321296v1
- Noumi G, Collado-Khoury F, Bombard A, Juillard K, Weiner Z. Clinical and sonographic estimation of fetal weight during labor by residents. Am J Obstet Gynecol. 2005 ; 192 : 1407-9.
- Goetzinger KR, Odibo AO, Shanks AL, Roehl KA, Cahill AG. Clinical accuracy of estimated fetal weight in term pregnancie in a teaching hospital. J Matern Fetal Neonatal Med. 2014 ; 27 : 89-93.
- http://cfef.org/intergrowth_5videos.php



