L’isthmocèle est une ectasie pariétale survenant sur la cicatrice utérine de césarienne. L’antécédent de césarienne fait donc partie de la définition.
L’augmentation globale du taux de césarienne dans les pays développés s’est accompagnée d’une augmentation des utérus uni ou pluri cicatriciels. Le taux moyen de césarienne est de 20 % en France et atteint les 50 % en Chine.
Dans le même temps, les grands progrès de l’imagerie ont fait que les détails les plus discrets de l’anatomie pelvienne sont accessibles à l’échographie 2D, 3D ou à l’hystérosonographie.(1)
La cicatrice de césarienne est constamment visible à l‘échographie sous la forme d’un liseraie hyperéchogène isthmique en arrière de la vessie.
On note différentes variantes qui vont de la simple indentation triangulaire du myomètre à la solution totale de continuité du mur antérieur de l’utérus allant jusqu’au péritoine.
L’isthmocèle est découverte soit lors d’une échographie pelvienne systématique soit à la suite de signes d’appel.
Les signes d’appel :
- métrorragies survenant typiquement après les règles constituées de sang plus foncé et vécues comme très désagréables par la patiente en raison de leur caractère imprévisible. Ces saignements sont classés parmi les causes rares d’hémorragies utérines dans la classification de la FIGO(2) .
- douleurs pelviennes chroniques, peu systématisées parfois associant d’autres pathologies comme l’adénomyose
- l’infertilité secondaire.
- la grossesse ectopique sur cicatrice de césarienne
Dans le cas de l’infertilité, plusieurs mécanismes peuvent être évoqués. L’isthmocèle peut être un obstacle et/ou un lieu de rétention des spermatozoîdes lors de leur ascension cervicale. Il existe un état inflammatoire local ayant un impact possible par la libération de cytokines pro-inflammatoires. Ceci est d’autant plus plausible si il existe une colonisation de l’isthmocèle par de l’adénomyose dont le rôle délétère sur l’implantation est possible.
En fécondation in vitro, l’impact sera essentiellement la difficulté possible du transfert embryonnaire et l’échec d’implantation.
Diagnostic
Echographie : défect souvent triangulaire plus ou moins profond au niveau de l’isthme dont on mesure la largeur et la profondeur. On mesure également l’épaisseur du mur utérin antérieur. L’échographie 3D et l’hystérosonographie améliorent la performance de l’examen.
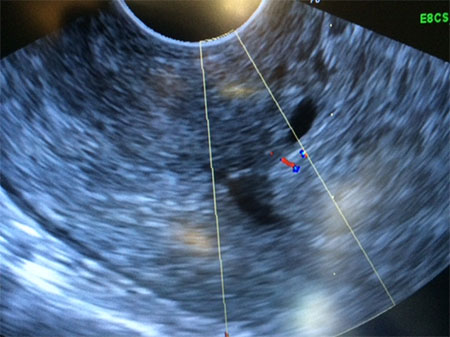
Aspect échographique
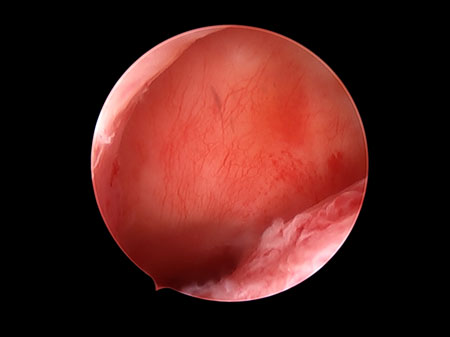
En hystéroscopie, on note un dôme fibreux au zénith de l’entrée cervicale formant presqu’un angle droit par rapport à la direction de la cavité utérine. On peut y trouver des synéchies et/ou une colonisation adénomyosique.
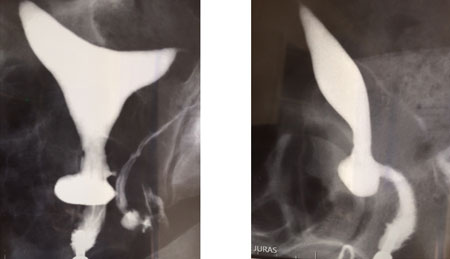
A l’hystérosalpingographie, l’aspect diverticulaire de la cicatrice de césarienne est particulièrement marqué en particulier sur le cliché de profil.
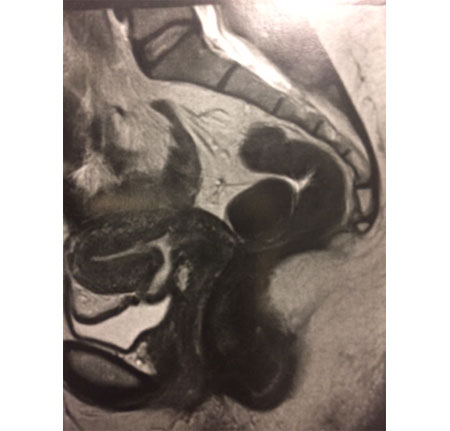
L’IRM confirme tous ces aspects.
Les facteurs de risque retenus par la littérature sont la rétroversion utérine, la césarienne en cours de travail(3).L’hystérorraphie par un surjet semble plus à risque de créer un isthmocèle que les points séparés. Le caractère itératif de la césarienne, l’âge et le BMI n’ont pas été retenus comme facteur de risque.
Conduite à tenir
La prise en charge la plus ancienne se fait par voie hystéroscopique(4).Le principe du traitement consiste à la création d’une néo-synéchie par resection à l’anse bipolaire des berges fibreuses de la synéchie suivi d’une vaporisation du dôme. Le résultat attendu était une amélioration des symptômes et en cas de fécondation in vitro, amélioration du trajet pour le transfert embryonnaire ainsi qu’une amélioration de l’environnement cytokinique .
Les premières prise en charge concernaient l’infertilité et visaient à l’amélioraton de l’environnement utérin et des conditions du transfert.
Par la suite des techniques de réparation de la cicatrice ont été décrites soit par voie haute avec une suture coelioscopique soit par voie vaginale après une incision cervicale de type Crossen.
Certains posent une épaisseur utérine restante inférieure à 3 mm comme indication d’une suture directe par voie haute ou voie basse.
Le choix de la voie haute ou basse est dictée par l’expertise locale et par la hauteur du défect par rapport à l’orifice externe.
Les séries publiées sur la prise en charge chirurgicale rapportent une amélioration notable sur les symptômes, métrorragies, douleurs et fertilité. Dans la série du Kremlin Bicêtre, 65% des patientes présentant des saignements et 80% des patientes algiques sont soulagées, 60% des patientes infertiles conçoivent dans les 2 ans.
En ce qui concerne le pronostic obstétrical, on constate que le risque de rupture utérine lors de la grossesse ultérieure est corrélé à la taille de l’isthmocèle. Il passe sur une série de 156 patientes ayant une échographie 6 mois après une césarienne de 5 % en cas de cicatrice intacte ou de défect minime à 43% en cas de défect large(5).
Il n’existe pas actuellement de données sur l’impact d’une réparation prophylactique sur la grossesse ultérieure.
Discussion
L’isthmocèle est une entité nouvellement décrite pour laquelle les données de la littérature sont encore éparses.
La discussion sur les modalités de la prise en charge se limite actuellement à des discussions d’experts et à des échanges d’expérience.
La prise en charge chirurgicale semble avoir des bons résultats en présence de symptômes, douleurs, saignement, hémorragie, infertilité secondaire.
L’impact des traitements sur l’avenir obstétrical doit encore être établi.
La diminution théorique du risque de grossesse ectopique sur la cicatrice doit encore être établi.
Conclusion
En présence de symptômes à type de métrorragies post-cataméniales, de douleurs pelviennes peu systématisées, d’infertilité secondaire, il peut sembler licite d’envisager le traitement d’un isthmocèle.
La voie hystéroscopique semble être la plus anciennement utilisée et la moins invasive.
Les voies vaginales et coelioscopiques en vue d’une suture directe nécessitent d’être évaluées
En tout état de cause, l’isthmocèle ne doit pas être une pathologie crée par l’imagerie et l’abstention sera de rigueur en cas de découverte fortuite lors d’un examen.
Bibliographie
1. Fabres C,Aviles G ,La Jara De C,Escalona J ,Munoz JP,Mackenna A et al.The cesarean delivery scar pouch :clinical implications and diagnostic correlation between transvaginal sonography and hysteroscopy. J.Ultrasound Med 2003,22(7) :695-700
2. Tower AM, Frishman GN .Cesarean scar defects: an underrecognized cause of abnormal uterine bleeding and other gynecologic complications.
J Minim Invasive Gynecol. 2013 Sep;20(5):562-72. Epub 2013 May 14.
3. Wang CB, Chiu WW,Lee CY, Sun YL, Lin YH, Tseng CJ
Cesarean scar defect: correlation between Cesarean section
number, defect size, clinical symptoms and uterine position.
Ultrasound Obstet Gynecol 2009; 34: 85–89.
4. Gubbini G, Centini G, Nascetti D, Marra E, Moncini I, Bruni L, et al. Surgical hysteroscopic treatment of cesarean-induced isthmocele in restoring fertility: prospective study. J Minim Invasive Gynecol 2011;18(2):234–7.
5. Vikhareva Osser O,Jokubkiene L,Valentin I.High prevalence of defects in Cesarean section scars at transvaginal ultrasound examination.Ultrasound Obstet Gynecol 2009;34:90-97
Remerciements au Professeur Hervé Fernandez du CHU Kremlin Bicêtre(France) pour les résultats de sa série rétrospective.




